در این نوشته می خوانید:
- هپاتیت چیست؟
- انواع هپاتیت
- هپاتیت A
- هپاتیت B
- هپاتیت C
- هپاتیت D
- هپاتیت E
- حقایقی در مورد هپاتیت های A، B، و C
- هپاتیت A
- هپاتیت B
- هپاتیت C
- علل ابتلا به هر یک از انواع هپاتیت ها
- علل ابتلا به هپاتیت غیر عفونی
- الکل و سایر سموم
- پاسخ سیستم خود ایمنی
- هر یک از انواع هپاتیت ها چقدر طول می کشند؟
- هپاتیت A
- هپاتیت B
- هپاتیت C
- علائم شایع هپاتیت
- هپاتیت چگونه تشخیص داده می شود
- سوابق پزشکی و معاینات جسمی
- تست های عملکرد کبد
- دیگر آزمایشات خون
- بیوپسی کبد
- سونوگرافی
- هر یک از انواع هپاتیت ها چگونه درمان می شود؟
- هپاتیت A
- هپاتیت B
- هپاتیت C
- هپاتیت D
- هپاتیت E
- هپاتیت خود ایمنی
- نکاتی برای جلوگیری از ابتلا به هپاتیت
- واکسن ها
- کاهش قرار گرفتن در معرض ویروس
- عوارض ابتلا به هپاتیت
- چه افرادی باید واکسن هپاتیت A دریافت کنند؟
- چه افرادی باید واکسن هپاتیت B دریافت کنند؟
- هپاتیت A چقدر جدی است؟
- هپاتیت B چقدر جدی است؟
- هپاتیت C چقدر جدی است؟
- چه کسانی باید برای هپاتیت A آزمایش بدهند؟
- چه کسانی باید برای هپاتیت B آزمایش شوند؟
- چه کسانی باید برای هپاتیت C آزمایش شوند؟
هپاتیت التهاب کبد است. مصرف الکل، بیماری های مختلف، و برخی از داروها، همگی می توانند باعث بروز این بیماری شوند. با این حال، عفونت های ویروسی شایع ترین علت هپاتیت هستند.
در این مقاله، ما در مورد انواع مختلف هپاتیت، علائم شایع آنها، علل و نحوه درمان و جلوگیری از ابتلا به این بیماری برای شما توضیح می دهیم.
هپاتیت چیست؟
هپاتیت به وضعیت التهابی کبد اشاره دارد. کبد یک اندام حیاتی است که مواد مغذی را پردازش می کند، خون را فیلتر می کند و با عفونت ها مبارزه می کند. هنگامی که کبد ملتهب می شود یا آسیب می بیند، عملکرد آن می تواند تحت تأثیر قرار بگیرد. این بیماری معمولاً نتیجه یک عفونت ویروسی است، اما دلایل احتمالی دیگری نیز برای ابتلا به هپاتیت وجود دارد. این موارد شامل هپاتیت خود ایمنی و هپاتیتی است که به عنوان نتیجه ثانویه داروها، سموم و الکل رخ می دهد. هپاتیت خود ایمنی بیماری است که زمانی رخ می دهد که بدن شما در برابر بافت کبد شما آنتی بادی تولید می کند. شایع ترین انواع هپاتیت ویروسی هپاتیت A ، هپاتیت B و هپاتیت C است.
انواع هپاتیت
پنج طبقه بندی اصلی ویروسی هپاتیت عبارتند از هپاتیت A، B، C، D و E. ویروس متفاوت A مسئول هر نوع هپاتیت ویروسی است.
سازمان بهداشت جهانی (WHO) تخمین می زند که 354 میلیون نفر از افراد در سطح جهان در حال حاضر با هپاتیت های مزمن B و C زندگی می کنند.
هپاتیت A
هپاتیت A نتیجه عفونت با ویروس هپاتیت A (HAV) است. این نوع هپاتیت یک بیماری حاد و کوتاه مدت است.
هپاتیت B
ویروس هپاتیت B (HBV) باعث بروز هپاتیت B می شود. این اغلب یک بیماری مزمن در حال پیشرفت است. مرکز کنترل و پیشگیری از بیماری ها (CDC) تخمین می زند که حدود 257 میلیون نفر در سراسر جهان با هپاتیت مزمن B زندگی می کنند.
هپاتیت C
هپاتیت C ناشی از ویروس هپاتیت C (HCV) است. HCV از شایع ترین عفونت های ویروسی خونی در ایالات متحده است و به طور معمول به عنوان یک بیماری طولانی مدت ظاهر می شود.
براساس آمار مرکز کنترل و پیشگیری از بیمار ها، تقریباً 4/2 میلیون نفر در آمریکا، در حال حاضر با یکی از اشکال مزمن این عفونت زندگی می کنند.
هپاتیت D
این یکی از اشکال نادر هپاتیت است که صرفاً همراه با عفونت هپاتیت B رخ می دهد. ویروس هپاتیت D (HDV)، مانند سویه های دیگر، باعث التهاب کبد می شود، اما فرد بدون وجود یک عفونت هپاتیت B موجود نمی تواند به HDV مبتلا شود.
در سطح جهان، HDV تقریباً 5 درصد از افراد مبتلا به هپاتیت مزمن B را تحت تأثیر قرار می دهد.
هپاتیت E
هپاتیت E یک بیماری با منشاء آب است که ناشی از قرار گرفتن در معرض ویروس هپاتیت E (HEV) می شود. هپاتیت E عمدتاً در مناطقی با بهداشت ضعیف یافت می شود و به طور معمول ناشی از مصرف مواد مدفوع است که باعث آلودگی آب می شود.
بر اساس آمار CDC، این بیماری در ایالات متحده شایع نیست. هپاتیت E معمولاً حاد است اما در زنان باردار می تواند بویژه خطرناک باشد.
حقایقی در مورد هپاتیت های A، B، و C
هپاتیت A
- واکسن مؤثر در دسترس است.
- شیوع آن هنوز در ایالات متحده رخ می دهد؛ در حال حاضر هنوز شیوع فرد به فرد به صورت گسترده وجود دارد.
- شیوع اخیر این نوع هپاتیت با منشاء مواد غذایی در ایالات متحده، در غذاهای وارداتی ردیابی شده است.
- در بسیاری از کشورها شایع است، به ویژه کشورهای بدون بهداشت مدرن.
هپاتیت B
- واکسن مؤثر در دسترس است.
- از 3 نفر فرد مبتلا به هپاتیت B، حدود 2 نفر نمی دانند که آلوده شده اند.
- حدود 50% از افراد مبتلا به هپاتیت B در ایالات متحده آسیایی هستند.
- هپاتیت B عامل اصلی سرطان کبد است.
هپاتیت C
- حدود 50% از افراد مبتلا به هپاتیت C نمی دانند که آلوده شده اند.
- هپاتیت C علت اصلی پیوند کبد و سرطان کبد است.
علل ابتلا به هر یک از انواع هپاتیت ها
| نوع هپاتیت | مسیر شایع انتقال |
| هپاتیت A | قرار گرفتن در معرض HAV : هپاتیت A زمانی پخش می شود که فرد در نتیجه تماس با اشیاء، مواد غذایی یا نوشیدنی های آلوده به مدفوع یک فرد آلوده، ماده مدفوع- حتی در مقادیر میکروسکوپی- را ببلعد. |
| هپاتیت B | قرار گرفتن در معرض HBV : هپاتیت B در درجه اول زمانی پخش می شود که خون، ترشحات واژن، مایع منی یا برخی دیگر از مایعات بدن حتی در مقادیر میکروسکوپی – از فرد مبتلا به ویروس هپاتیت B وارد بدن کسی می شود که مبتلا نیست. ویروس هپاتیت B بعلاوه می تواند از طریق راه های زیر منتقل شود:
· تولد از یک مادر آلوده · رابطه جنسی با یک فرد مبتلا · به اشتراک گذاشتن تجهیزاتی که به خون یک فرد مبتلا آلوده شده اند، مانند سوزن، سرنگ و حتی تجهیزات پزشکی مانند مانیتور گلوکز · به اشتراک گذاری وسایل شخصی مانند مسواک یا تیغ · کنترل عفونت ضعیف، منجر به شیوع در مراکز مراقبت های سلامتی شده است. |
| هپاتیت C | قرار گرفتن در معرض HCV : هپاتیت C زمانی پخش می شود که خون، ترشحات واژن، مایع منی یا دیگر مایعات بدن از فرد مبتلا به ویروس هپاتیت C حتی در مقادیر میکروسکوپی- به بدن کسی که مبتلا نیست منتقل شود. ویروس هپاتیت C همچنین می تواند راه های زیر منتقل شود:
· به اشتراک گذاشتن تجهیزات آلوده به خون از یک فرد آلوده، مانند سوزن و سرنگ · دریافت خون یا پیوند عضو قبل از سال 1991 (هنگامی که غربالگری گسترده، عملاً هپاتیت C را از تمام مراکز انتقال خون حذف کرد). · کنترل ضعیف عفونت منجر به شیوع هپاتیت در مراکز مراقبت های سلامتی شده است. · تولد از یک مادر آلوده. |
| هپاتیت D | تماس با خون حاوی HDV |
| هپاتیت E | قرار گرفتن در معرض HEV در غذا یا آب |
علل ابتلا به هپاتیت غیر عفونی
گرچه هپاتیت معمولاً نتیجه عفونت است، اما عوامل دیگر نیز می توانند باعث بروز بیماری شوند.
الکل و سایر سموم
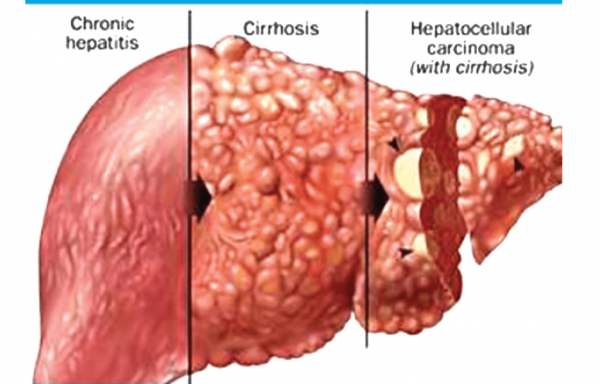
مصرف بیش از حد الکل می تواند باعث آسیب و التهاب کبد شود. این بیماری ممکن است تحت عنوان هپاتیت الکلی نیز نامیده شود. الکل به طور مستقیم به سلول های کبد شما آسیب می رساند. به مرور زمان، می تواند باعث بروز آسیب دائمی شود و منجر به ضخیم یا زخم شدن بافت کبد (سیروز) و نارسایی کبد شود. سایر علل سمی هپاتیت عبارتند از سوء مصرف داروها و قرار گرفتن در معرض سموم.
پاسخ سیستم خود ایمنی
در برخی موارد، سیستم ایمنی بدن به اشتباه کبد را به عنوان یک عامل مضر شناسایی می کند و به آن حمله می کند. این باعث التهاب مداوم می شود که می تواند از خفیف تا شدید باشد، و اغلب مانع عملکرد کبد شود. این شکل از بیماری هپاتیت در زنان سه برابر شایع تر از مردان است.
هر یک از انواع هپاتیت ها چقدر طول می کشند؟
هپاتیت A
هپاتیت A می تواند از چند هفته تا چند ماه به طول انجامد.
هپاتیت B
هپاتیت B می تواند از یک بیماری خفیف که تا چند هفته به طول انجامد، تا یک بیماری جدی و مادام العمر (مزمن) باشد. بیش از 90% از نوزادان غیر ایمن که آلوده می شوند، دچار یک عفونت مزمن می شوند، اما 6% – 10% از کودکان و افراد بزرگسالی که آلوده می شوند، دچار هپاتیت B مزمن می شوند.
هپاتیت C
هپاتیت C می تواند از یک بیماری خفیف که چند هفته به طول می انجامد، تا یک عفونت جدی و مادام العمر (مزمن). بیشتر افرادی که به ویروس هپاتیت C آلوده می شوند، دچار هپاتیت C مزمن می شوند.
علائم شایع هپاتیت
بسیاری از مبتلایان به یک شکل مزمن هپاتیت مانند هپاتیت B وC علائم ندارند و نمی دانند که آنها آلوده شده اند. در مقایسه، در افراد مبتلا به هپاتیت حاد، ممکن است مدت کوتاهی پس از ابتلا به ویروس هپاتیت، آسیب می تواند روی عملکرد کبد تأثیر بگذارد، و علائم می توانند در هر زمان از 2 هفته تا 6 ماه پس از قرار گرفتن در معرض ظاهر شوند.
علائم شایع هپاتیت عفونی شامل موارد زیر هستند:
- تب
- خستگی
- علائم شبیه به آنفولانزا
- تیره شدن رنگ ادرار
- مدفوع کم رنگ
- درد شکمی
- از دست دادن اشتها
- کاهش وزن بدون توضیح
- حالت تهوع و استفراغ
- درد مفاصل
- پوست و چشم زرد، که ممکن است نشانه زردی باشد.
هپاتیت چگونه تشخیص داده می شود
درک اینکه چه چیزی باعث ایجاد هپاتیت شده است، برای درمان صحیح آن بسیار مهم است. پزشکان برای تشخیص صحیح وضعیت شما، از طریق یک سری آزمایشات پیش خواهند رفت.
سوابق پزشکی و معاینات جسمی
برای تشخیص همه اشکال هپاتیت، پزشک ابتدا سوابق پزشکی شما جمع آوری می کند تا هر گونه عوامل خطری که ممکن است داشته باشید را مشخص نماید.
طی معاینه جسمی، پزشک شما ممکن است به آرامی روی شکم شما را فشار دهد تا ببیند آیا هیچ درد یا حساسیتی وجود دارد. پزشک شما بعلاوه ممکن است هرگونه تورم کبد و هرگونه تغییر به رنگ زرد در چشم یا پوست شما را بررسی کند.
تست های عملکرد کبد
برای تست های عملکرد کبد از نمونه های خون برای تعیین چگونگی کارایی کبد شما استفاده می شود. نتایج غیر طبیعی این آزمایشات ممکن است اولین نشانه وجود مشکل باشند، به خصوص اگر هیچ علامتی در معاینات فیزیکی بیماری کبد نشان داده نشود. سطوح بالای آنزیم کبد ممکن است نشان دهنده این باشد که کبد شما تحت فشار یا آسیب دیده است یا درست عمل نمی کند.
دیگر آزمایشات خون
اگر آزمایشات عملکرد کبد شما غیر طبیعی باشند، پزشک شما احتمالاً دستور انجام آزمایش خون دیگری را برای تشخیص منبع مشکل خواهد داد.
این تست ها با بررسی های لازم برای وجود ویروس های هپاتیت یا آنتی بادی هایی که بدن شما برای مبارزه با آنها تولید می کند، می توانند تعیین کنند که آیا شما به عفونت هپاتیت مبتلا هستید یا خیر. پزشکان بعلاوه ممکن است از آزمایش خون برای بررسی هر گونه علائم هپاتیت خود ایمنی استفاده کنند.
بیوپسی کبد
هنگام تشخیص هپاتیت، پزشکان بعلاوه کبد شما را برای آسیب های احتمالی ارزیابی خواهند کرد. بیوپسی یا نمونه برداری از کبد، فرایندی است که شامل گرفتن یک نمونه از بافت از کبد شما است. یک پزشک متخصص ممکن است این نمونه را از طریق پوست با یک سوزن بگیرد، به این معنی که جراحی نیاز ندارد. آنها عموماً طی این فرایند، برای راهنمایی از اسکن سونوگرافی استفاده می کنند.
این آزمایش به پزشک شما این امکان را می دهد تا مشخص کند که عفونت یا التهاب چگونه کبد شما را تحت تأثیر قرار داده است.
سونوگرافی
برای سونوگرافی شکمی از امواج اولتراسوند برای ایجاد یک تصویر از اندام ها داخلی شکم استفاده می شود. این آزمایش به پزشک شما اجازه می دهد تا نگاهی نزدیک به کبد و اندام های اطراف آن بیندازد. این ابزار می تواند موارد زیر را نشان دهد:
- مایع در شکم شما
- آسیب یا بزرگ شدن کبد
- تومورهای کبد
- ناهنجاری های کیسه صفرا
گاهی اوقات لوزالمعده (پانکراس) نیز در تصاویر سونوگرافی نشان داده می شود. این می تواند یک آزمایش مفید برای تعیین علت عملکرد غیر طبیعی کبد شما باشد.
هر یک از انواع هپاتیت ها چگونه درمان می شود؟
گزینه های درمانی بسته به نوع هپاتیتی که به آن مبتلا هستید و اینکه آیا عفونت حاد یا مزمن است، متفاوت خواهند بود.
هپاتیت A
هپاتیت A یک بیماری کوتاه مدت است و ممکن است نیازی به درمان نداشته باشد. با این حال، اگر علائم باعث بروز ناراحتی زیادی شوند، ممکن است استراحت در تختخواب لازم باشد. علاوه بر این، در صورت تجربه کردن استفراغ یا اسهال، پزشک شما ممکن است یک برنامه رژیمی را برای حفظ آب و مواد مغذی بدن شما توصیه کند.
هپاتیت B
برای درمان موارد حاد این نوع هپاتیت هیچ دارویی در دسترس نیست و تنها کمک به مبتلایان مراقبت های حمایتی است. با این حال، در صورت ابتلا به هپاتیتB مزمن به داروهای ضد ویروس نیاز خواهید داشت. این شکل از درمان می تواند پرهزینه باشد، زیرا ممکن است مجبور باشید آن را برای چند ماه یا چند سال ادامه دهید. درمان برای هپاتیتB مزمن همچنین به ارزیابی های منظم پزشکی برای علائم پیشرفت بیماری کبد نیاز دارد، همچنین با نظارت مشخص می شود آیا ویروس به درمان پاسخ می دهد یا خیر.
هپاتیت C
داروهای ضد ویروسی می توانند هر دو نوع حاد و مزمن هپاتیت را درمان کنند. به طور معمول، افرادی که به هپاتیتC مزمن مبتلا می شوند، از ترکیبی از داروهای ضد ویروس استفاده می کنند. آنها همچنین برای تعیین بهترین شکل درمان ممکن است به آزمایش بیشتر نیاز داشته باشند. درمان های فعلی معمولاً شامل 8 -12 هفته درمان خوراکی (قرص) و بیش از 90% از افراد با عوارض جانبی اندکی درمان می شوند. افرادی که به دلیل هپاتیت مزمن C دچار سیروز یا بیماری کبد می شوند، ممکن است کاندیدای پیوند کبد باشند.
هپاتیت D
سازمان بهداشت جهانی WHO، اینترفرون آلفا پگیله شده pegylated interferon alpha را به عنوان درمانی برای هپاتیت D فهرست می کند. با این حال، این دارو می تواند عوارض جانبی شدیدی داشته باشد. در نتیجه، برای افراد مبتلا به آسیب سیروز کبدی، افراد دارای بیماری های روانی و افراد مبتلا به بیماری های خود ایمنی توصیه نمی شود.
هپاتیت E
در حال حاضر، هیچ روش درمانی خاصی برای درمان هپاتیت E وجود ندار.د زیرا عفونت اغلب حاد است، و غالباً به صورت خود به خود برطرف می شود.
پزشکان به طور معمول به افراد مبتلا به این عفونت توصیه می کنند که استراحت کافی داشته باشند، مایعات زیادی بنوشند، مواد مغذی کافی دریافت کنند و از مصرف الکل خودداری کنند. با این حال، زنان بارداری که به این عفونت مبتلا می شوند، به نظارت و مراقبت دقیق نیاز دارند.
هپاتیت خود ایمنی
کورتیکواستروئیدهایی، مانند پردنیزونprednisone یا بودزوناید budesonide، در درمان زود هنگام هپاتیت خود ایمنی بسیار مهم هستند. آنها در حدود 80 درصد از افراد مبتلا به این شرایط مؤثر هستند.
آزاتیوپرین Azathioprine (ایموران Imuran)، دارویی که سیستم ایمنی بدن را سرکوب می کند، ممکن است بخشی از طرح های درمانی شما باشد. افراد ممکن است از این دارو با یا بدون استروئیدها استفاده کنند.
سایر داروهای سرکوب کننده ایمنی مانند میکوفنولاتmycophenolate (سل سپت CellCept) ، تاکرولیموس tacrolimus (Prograf) و سیکلوسپورینcyclosporine (نئورال Neoral) می توانند در درمان جایگزین آزاتیوپرین شوند.
نکاتی برای جلوگیری از ابتلا به هپاتیت
واکسن هایی وجود دارند که می توانند به محافظت در برابر بسیاری از ویروس های هپاتیت کنند. به حداقل رساندن خطر قرار گرفتن در معرض مواد حاوی این ویروس ها نیز می تواند یک اقدام پیشگیرانه مهم باشد.
واکسن ها
برای هپاتیت A واکسن در دسترس است و می تواند به جلوگیری از ابتلا به HAV کمک کند. واکسن هپاتیت A یک مجموعه دو دوزی است و اکثر کودکان از 12 تا 23 ماهگی تزریق آنها را شروع می کنند. این واکسن برای بزرگسالان نیز در دسترس است و همچنین می تواند شامل واکسن هپاتیت B شود.
مرکز کنترل و پیشگیری از بیماری ها، تزریق واکسن هپاتیت B را برای همه نوزادان توصیه می کند. پزشکان به طور معمول در 6 ماهه نخست کودکی، سری سوم واکسن را تزریق می کنند.
مرکز کنترل و پیشگیری از بیماری ها همچنین واکسن را برای کلیه پرسنل مراقبت های بهداشتی و پزشکی توصیه می کند. واکسیناسیون در برابر هپاتیت B همچنین می تواند از ابتلا به هپاتیت D جلوگیری کند.
در حال حاضر هیچ واکسنی برای هپاتیت های C یا E وجود ندارد.
کاهش قرار گرفتن در معرض ویروس
ویروس های هپاتیت می توانند از طریق تماس با مایعات بدن، آب و غذاهای حاوی عوامل عفونی از فردی به فرد دیگر منتقل شوند. به حداقل رساندن خطر تماس با این مواد می تواند به جلوگیری از ابتلا به ویروس های هپاتیت کمک کند.
رعایت مؤثر بهداشت یکی از راه های جلوگیری از ابتلا به هپاتیت های A و E است. ویروس هایی که باعث ایجاد این بیماری می شوند می توانند در آب وجود داشته باشند. اگر به کشوری سفر می کنید که در آن هپاتیت شیوع بالایی دارد، باید از این موارد اجتناب کنید:
- آب محلی
- یخ
- هلزون و صدف خام یا کامل پخته نشده
- میوه و سبزیجات خام
ویروس های هپاتیت های B، C، و D می توانند از طریق تماس با مایعات بدن حاوی این عوامل عفونی منتقل شوند.
شما می توانید خطر در تماس قرار گرفتن با مایعات حاوی این ویروس ها را با روش های زیر کاهش دهید:
- عدم به اشتراک گذاشتن سوزن ها
- عذم به اشتراک گذاشتن تیغ ها
- عدم استفاده از مسواک شخص دیگر
- عدم لمس خون ریخته شده
هپاتیت های B و C می توانند از طریق رابطه جنسی و تماس جنسی منتقل شوند. استفاده از روش های جلوگیری از انتقال ویروس، مانند کاندوم و دم های دندانی، در طول فعالیت جنسی می توانند به کاهش خطر ابتلا به عفونت کمک کنند.
عوارض ابتلا به هپاتیت
هپاتیت مزمن B یا C می توانند منجر به بروز مشکلات بهداشتی شدیدتر شوند. از آنجا که ویروس ها کبد را تحت تأثیر قرار می دهند، افراد مبتلا به هپاتیت مزمن B یا C در معرض خطرات زیر هستند:
- بیماری مزمن کبد
- سیروز
- سرطان کبد
هنگامی که کبد شما به طور عادی کار می کند، ممکن است نارسایی کبد رخ دهد. عوارض ناشی از نارسایی کبد عبارتند از:
- اختلالات خونریزی
- انباشته شدن مایعات در شکم، که تحت عنوان آسیتیس ascites شناخته می شود.
- افزایش فشار خون در عروق پورتال که وارد کبد می شوند، که تحت عنوان فشار خون بالای پورتال شناخته می شود.
- نارسایی کلیه
- انسفالوپاتی کبدی hepatic encephalopathy، که می تواند شامل خستگی، از دست دادن حافظه و کاهش توانایی های ذهنی باشد.
- سرطان سلول های کبدی hepatocellular carcinoma، که نوعی سرطان کبد است.
- مرگ
افراد مبتلا به هپاتیت مزمن B و C باید از مصرف الکل اجتناب کنند زیرا این امر می تواند بیماری کبد و نارسایی را تسریع کند. مکمل ها و داروهای خاصی نیز می توانند روی عملکرد کبد تأثیر بگذارند. اگر هپاتیت مزمن B یا C دارید، قبل از مصرف داروهای جدید با پزشک خود تماس بگیرید.
چه افرادی باید واکسن هپاتیت A دریافت کنند؟
کودکان
- همه کودکان 12 تا 23 ماهه.
- همه کودکان و نوجوانان 2-18 سال که قبلاً واکسن هپاتیت A دریافت نکرده اند (معروف به واکسیناسیون ” catch up”).
افرادی که بیشتر در معرض خطر ابتلا به هپاتیت A هستند
- مسافران بین المللی.
- مردانی که با مردان رابطه جنسی دارند.
- افرادی که از مواد مخدر استفاده می کنند یا تزریق می کنند (همه کسانی که از داروهای غیرقانونی استفاده می کنند).
- افراد دارای مشاغل پرخطر برای قرار گرفتن در معرض ویروس.
- افرادی که تماس شخصی نزدیک با یک فرزندخوانده بین المللی را پیش بینی می کنند.
- افرادی که بی خانمان بودن را تجربه می کنند.
افرادی که بیشتر در معرض خطر ابتلا به بیماری شدید ناشی از عفونت هپاتیت A هستند
- افراد مبتلا به بیماری مزمن کبد، از جمله هپاتیت B و هپاتیت C.
- افراد مبتلا به HIV.
افراد دیگری که واکسیناسیون برای آنها توصیه می شود
- زنان بارداری که در معرض خطر هپاتیت A یا خطر نتیجه شدید ناشی از عفونت هپاتیت Aقرار دارند.
- هر شخصی که درخواست واکسیناسیون می کند.
چه افرادی باید واکسن هپاتیت B دریافت کنند؟
- همه نوزادان
- همه کودکان و نوجوانان کمتر از 19 سال که واکسینه نشده اند.
- افرادی که در نتیجه روابط جنسی در معرض خطر عفونت قرار گرفته اند، از جمله: افرادی که شرکای جنسی آنها هپاتیت B دارند، افراد فعال جنسی که در یک رابطه طولانی مدت نیستند، یا افرادی که شرکای جنسی متعدد دارند، افرادی که به دنبال معاینه یا درمان برای STD هستند، و مردانی که با مردان رابطه جنسی دارند.
- افراد در معرض خطر عفونت با قرار گرفتن در معرض خون از جمله: افرادی که مواد مخدر تزریق می کنند، افرادی که با شخصی مبتلا به هپاتیت Bزندگی می کنند، ساکنان و کارکنان مکان های زندگی افراد ناتوان جسمی، مراقبت های بهداشتی و سلامت، و کارگران ایمنی عمومی که در محل کار خود در معرض خطر قرار گرفتن در معرض خون یا مایعات بدن آلوده به خون قرار دارند.
- بیماران همودیالیز و پری- دیالیز، دیالیز صفاقی و بیماران دیالیز خانگی.
- افراد مبتلا به دیابت در سنین 19-59 سال؛ افراد مبتلا به دیابت در 60 سال و بالاتر باید از پزشک خود سؤال کنند.
- مسافران بین المللی به کشورهایی که هپاتیت B شایع است.
- افراد مبتلا به هپاتیت C.
- افراد مبتلا به بیماری مزمن کبد.
- افراد مبتلا بهHIV.
- افرادی که در زندان هستند.
- همه افراد دیگری که به دنبال محافظت در برابر عفونت ویروس هپاتیت B هستند.
هپاتیت A چقدر جدی است؟
- مردم می توانند چند هفته تا چند ماه بیمار شوند.
- بیشتر آنها بدون آسیب ماندگار کبد بهبود می یابند.
- گرچه بسیار نادر است، اما مرگ ممکن است رخ دهد.
هپاتیت B چقدر جدی است؟
15% تا 20% از افراد مبتلا به هپاتیت B مزمن، دچار بیماری مزمن کبد، از جمله سیروز، نارسایی کبد یا سرطان کبد می شوند.
هپاتیت C چقدر جدی است؟
- بیش از 50% از افرادی که به ویروس هپاتیت C آلوده می شوند، دچار یک عفونت مزمن می شوند.
- 5% تا 25% از مبتلایان به هپاتیت C مزمن طی 10-20 سال دچار سیروز می شوند.
چه کسانی باید برای هپاتیت A آزمایش بدهند؟
آزمایش هپاتیت A به صورت روتین توصیه نمی شود.
چه کسانی باید برای هپاتیت B آزمایش شوند؟
مرکز کنترل و پیشگیری از بیماری ها آزمایش هپاتیت B را برای افراد زیر توصیه می کند:
- افرادی که در کشورهایی متولد شده اند که شیوع HBV 2% یا بالاتر است.
- مردانی که با مردان رابطه جنسی دارند.
- افرادی که مواد مخدر تزریق می کنند.
- افراد مبتلا به HIV.
- تماس های خانگی و جنسی افراد مبتلا به هپاتیت B.
- افرادی که نیاز به درمان سرکوب کننده سیستم ایمنی دارند.
- افراد مبتلا به بیماری کلیوی مرحله نهایی (از جمله بیماران همودیالیزی.)
- افراد مبتلا به هپاتیت C.
- افراد با سطح ALT بالا.
- زنان باردار.
- نوزادانی که از مادران آلوده به HBV متولد می شوند.
چه کسانی باید برای هپاتیت C آزمایش شوند؟
مرکز کنترل و پیشگیری از بیماری ها، آزمایش هپاتیت C را برای افراد زیر توصیه می کند:
- همه افراد بزرگسال 18 ساله و بالاتر.
- همه زنان باردار در طول هر بارداری.
- افرادی که تا به حال مواد مخدر تزریق کرده و سوزن، سرنگ یا سایر تجهیزات آماده سازی مواد مخدر را به صورت مشترک استفاده کرده اند، از جمله کسانی که سال ها پیش یک یا چند مرتبه تزریق کرده اند. برای افرادی که در حال حاضر سوزن، سرنگ یا سایر تجهیزات آماده سازی تزریق مواد مخدر را به صورت مشترک استفاده می کنند، آزمایش منظم توصیه می شود.
- افراد مبتلا به HIV.
- افرادی که تاکنون همودیالیز نگهداری دریافت کرده اند. برای افرادی که در حال حاضر همودیالیز نگهداری دریافت می کنند، آزمایش منظم توصیه می شود.
- افرادی که به طور مداوم دارای سطح ALT غیرطبیعی هستند.
- افرادی که کنسانتره های فاکتور لخته خون تولید شده قبل از سال 1987 را دریافت کرده اند.
- افرادی که قبل از جولای 1992 خون اهدائی یا مؤلفه های خون را دریافت کرده اند.
- افرادی که قبل از جولای 1992 پیوند عضو دریافت کرده اند.
- افرادی که به آنها اطلاع داده شده است که خون اهدائی دریافت کردند که بعداً تست عفونت HCV آن مثبت اعلام شده است.
- پرسنل مراقبت های بهداشتی و سلامت، و فوریت های پزشکی و ایمنی عمومی پس از قرار گرفتن در معرض سوزن، یا مخاط آلوده به خون HCV مثبت.
- کودکان متولد شده از مادران مبتلا به عفونت HCV.
- هر شخصی که درخواست آزمایش هپاتیت C دارد باید آن را دریافت کند.



ثبت ديدگاه